胰岛究竟是什么“岛”

本文有{1},{2},{3}标识符的为文献检索参考内容,只作为科普说明之用!如有异议可联系删除,在此表示感谢!
昨晚看到@rivalhw 大伟老师的那篇“医院复查”,我也想说说血糖那点事,因为我在七年前的体检中查出过血糖异常,最初没当回事而拖延了两年,直到有一年体重明显下降这才引起重视,空腹血糖已经飙升到11。随后去看医生,配合饮食和平时的积极锻炼,虽然没有了大肚腩,好在胰岛功能恢复的还算不错。在这里我想说的是,控糖最佳时机就是早期对胰岛的足够重视!那胰岛到底是什么呢?
胰岛、胰岛素、胰岛素抵抗……这是一系列我们耳熟能详的名词了,所有糖友大概没人会感到陌生。这还有啥可说的呢?有,而且可唠的还不少。因为在工作和生活中发现,很多人虽然知道胰岛,但是对它们的了解还很不够。如果您对一件东西老处于云山雾罩的状态,就不会真正意识到,它对我们是多么的重要,而忽视它对我们又有多大的危害。
那么,胰岛究竟是个什么“岛”呢?
胰岛的素颜白描:
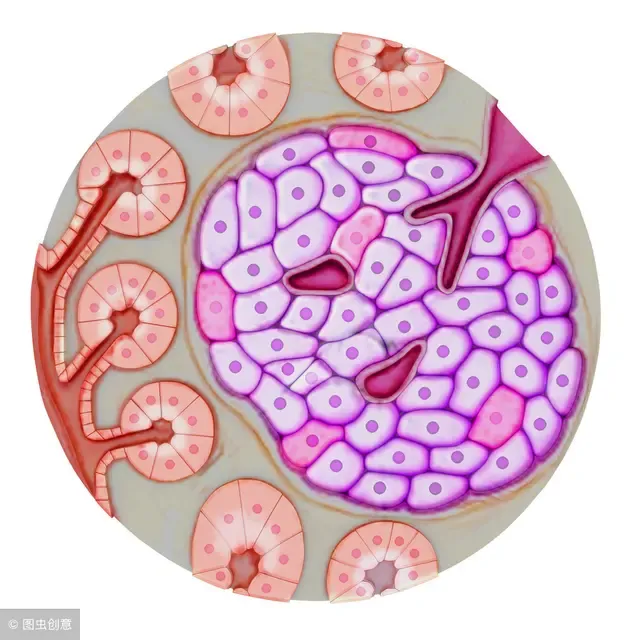
胰岛位于胰腺中(特别是胰尾部),从结构上看它们是由一些细胞构成的、不规则形的孤立细胞团,就像汪洋中的一个个小岛,胰岛就由此得名。
胰岛是胰腺的“内分泌”部分。有内分泌,那是不是还有外分泌呢?没错,胰腺就是由负责内分泌的胰岛,和负责外分泌的腺泡、腺管构成的。啥是胰腺的“外”分泌?腺泡分泌的胰液(含胰蛋白酶原、脂肪酶、淀粉酶等)通过腺管排出胰腺之外。啥是胰腺的“内”分泌?胰岛各种细胞分泌的激素直接通过细胞间毛细血管进入血液循环之内。胰岛里面的细胞,主要有ABCD四种,各司其职。
² A:α细胞,约占胰岛细胞总量20%,分泌胰高血糖素,升高血糖。
² B:β细胞,约占胰岛细胞总量75%,分泌胰岛素,降低血糖。
² C:γ细胞,约占胰岛细胞总量1%,无分泌功能,为α、β细胞前身或分泌后状态。
² D:δ细胞,约占胰岛细胞总量4%,分泌生长激素释放抑制因子,调节α、β细胞分泌。
胰岛:调节血糖之岛
可以说胰岛素是调节人体血糖稳定的主要激素之一。而且胰岛素并不是只管糖那点事儿,它实际上对三大营养物质——糖、蛋白质、脂肪的代谢都有重要的调节作用。
血糖就是血液中的葡萄糖,它从哪儿来?当然不只是吃葡萄吃出来的,血糖的来源包括:①对食物的消化吸收;②体内储存糖原的分解;③脂肪和蛋白质的转化。
血糖值必须要维持在一定范围,过高或过低对我们都不是啥好事。血糖的调节,需要动用我们身体的神经和体液(激素)调节机制。当血糖过低时,下丘脑的相应区域兴奋,并通过交感神经给胰岛α细胞发命令,分泌胰高血糖素,促进糖原分解,使血糖升高。当血糖过高时,下丘脑另一区域兴奋,通过副交感神经给胰岛β细胞发命令,分泌胰岛素,加快糖的分解,促进糖原生成,并抑制α细胞分泌胰高血糖素,抑制糖原的分解,使血糖降低。
另外,甲状腺和肾上腺的分泌活动也可调节血糖,但所起的作用不如胰岛。
胰岛:容易受伤之岛
胰岛是功能强大的“岛”,但也是脆弱的“岛”,最主要体现在胰岛β细胞功能容易受损,而导致胰岛素的分泌不足,对血糖失去正常的调节作用。
胰岛β细胞功能是怎样受损的?目前公认的是脂毒性和糖毒性学说。所谓脂毒性是指过多的游离脂肪酸进入β细胞后,通过诱导一氧化氮合酶增加、激活过氧化物酶体增殖物活化受体等作用,引起β细胞的凋亡。所谓糖毒性,是指长期高血糖通过降低β细胞对血糖的感知和反应能力,减少β细胞内钙离子动员和影响细胞膜上钾通道的功能,导致胰岛素分泌受损,以及干扰β细胞的能量代谢,促进β细胞中自由基产生,加速β细胞凋亡。高血糖甚至还能在基因水平减少胰岛素的合成和分泌[1]。
胰岛素抵抗又是咋回事呢?早在20世纪60年代,人们就观察到糖耐量受损、糖尿病、肥胖、脂代谢紊乱和高血压等常常同时出现。到1988年Reaven首先提出胰岛素抵抗综合征后,人们意识到上述疾病发病的共同病理基础就是胰岛素抵抗。胰岛素抵抗指的是肝脏、肌肉和脂肪等组织对胰岛素的反应性或敏感性降低了。临床研究发现,糖耐量受损人群中75%存在胰岛素抵抗,2型糖尿病人群中85%存在胰岛素抵抗[2]。引起胰岛素抵抗的原因很多,包括遗传因素(如胰岛素结构异常、体内存在胰岛素抗体、基因突变等)和环境因素(如肥胖、长期高血糖、高脂血症、某些药物影响、微量元素缺乏等)。

胰岛:亟需保卫之岛
胰岛功能受损,首当其冲的后果是胰岛β细胞变得“低能”,对国人而言,其主要表现为胰岛β细胞早时相(尤其是第一时相)分泌代偿不足和过早衰退,从而表现为餐后血糖升高为主、空腹血糖升高为辅的高血糖。假如放任不管或管理不力,持续的高血糖又会造成多种急、慢性并发症,如酮症酸中毒、高渗性昏迷、心脑血管病变、糖尿病肾病、糖尿病足等,危害极大。胰岛功能,亟需我们加以保卫[3]。
那么胰岛功能已经受损了,我们怎么办呢?当然不能听之任之,也不能毫无章法乱打一气,而是应该采取科学、积极的综合干预措施,来保护尚存的胰岛功能,甚至在一定程度上逆转胰岛功能受损的现状。具体哪些综合干预措施?一般离不开“饮食、运动、药物、教育、监测”的经典“五驾马车”。近年来随着糖尿病远期并发症形势的日趋严峻,专家学者基于经典理论总结出了新“五驾马车”,即降压、调脂、抗血小板、减轻肥胖、控制血糖,为临床上并发症的防治提供了依据[3]。
参考文献:
[1] 杨涛.糖尿病初诊应重视胰岛功能的保护[J].江苏卫生保健,2018(8):14.
[2] Zia A, Bhatti A, Jalil F, et al. Prevalence of type 2 diabetesassociated complications in Pakistan. International Journal of Diabetes in Developing Countries, 2015, 36(2):1-10.
[3] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013年版). 中华内分泌代谢杂志, 2014, 30(10):26-89.
@xiaoshancun感谢您的阅读与支持!您的鼓励就是我最大的幸福!
你那里天气如何?请支持中文区的见证人, @abit @bobdos @ety001 @justyy @oflyhigh @partiko (首字母顺序),全投,一个都不要漏。倘若你想让我隐形,请回复“取消”。
$trdo
Congratulations @pandaparker, you successfuly trended the post shared by @xiaoshancun!
@xiaoshancun will receive 0.15497325 TRDO & @pandaparker will get 0.10331550 TRDO curation in 3 Days from Post Created Date!
"Call TRDO, Your Comment Worth Something!"
To view or trade TRDO go to steem-engine.com
Join TRDO Discord Channel or Join TRDO Web Site
谢谢😜!
Congratulations @xiaoshancun, your post successfully recieved 0.15497325 TRDO from below listed TRENDO callers:
To view or trade TRDO go to steem-engine.com
Join TRDO Discord Channel or Join TRDO Web Site